SAPHO-Syndrom – Synovitis-Akne-Pustulose-Hyperostose-Ostitis
Das sogenannte SAPHO-Syndrom ist eine Kombination von symptomatisch ähnlichen, aber krankheitsbedingten (nosologischen) unterschiedlichen Erkrankungen (Entitäten). Diese sind selten und in Deutschland noch wenig bekannt, sehr oft völlig unbekannt. Eine von ihnen ist die „Chronisch-rezidivierende multifokale Osteomyelitis“ CRMO, die relativ häufigste Krankheitsentität in allen Altersgruppen.
Französische Rheumatologen hatten sie 1987 unter dem Eindruck ähnlicher Krankheitszeichen (Symptome) an Gelenken (S), Knochen (H,O) und Haut (A,P) als SAPHO bezeichnet.
Die deutschen Rheumatologen haben jedoch die Heterogenität (Mehrdeutigkeit) dieses Krankheitskomplexes erkannt, der sich daher als „Diagnose“ und das CRMO als Krankheitseinheit (Entität) nicht eignet. Sie hat damit ihre Fehlinterpretation als eine mit der Kindheit und Jugend verbundene Krankheit verloren.
Es handelt sich um eine nicht eitrige, entzündliche Knochenmarkserkrankung („primäre chronische Osteomyelitis“, mono-bis poly-O.) mit Entzündung der benachbarten Gelenke („sympathische Synovitis“), die heute bei Erwachsenen nicht mehr so selten ist und fast immer diagnostisch falsch interpretiert wurde.
Die medizinischen Aspekte, die informiert und kooperativ gelehrt werden müssen, sind – für Kinder und Erwachsene – herausfordernd vielfältig: internistische Rheumatologie, orthopädisch-osteologische, dermatologische, genetische, histopathologische, etc.
Im Interesse der oft bis zur Verzweiflung missverstandenen Patienten soll das notwendige Basiswissen durch die folgenden Internet-Beiträge und durch die Empfehlung der Selbsthilfegruppe (im Rahmen der Rheumaliga und der ACHSE) verbreitet und gefördert werden.
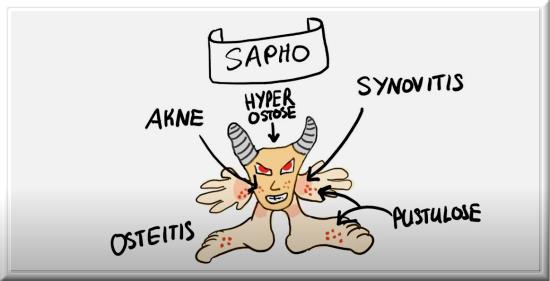
Bedeutung von SAPHO
SAPHO ist ein Akronym und bedeutet eine Zusammenstellung der Anfangsbuchstaben der folgenden Symptome (Krankheitszeichen):
- S = Synovitis (Arthritis, Gelenkentzündung)
- A = Akne (Akne conglobata, Akne fulminans)
- P = Pustulosis (pustulöse Hautkrankheiten, insbesondere Akne und Psoriasis pustulosa)
- H = Hyperostose (verdichtete und erhöhte Knochenbildung)
- O = Osteitis (Knochenentzündung: Osteomyelitis und Periostitis, d.h. Entzündung des Knochenmarks und der Knochenhaut)
Die Anordnung dieser pathologischen Begriffe stammt von französischen Rheumatologen aus dem Jahr 1987, die ein auch in Deutschland seit längerem bekanntes Syndrom mit einigen seiner Krankheitsbilder charakterisieren wollten. Das SAPHO-Syndrom ist keine Krankheitseinheit, sondern ein heterogenes (uneinheitliches) Krankheitspanorama, das durch die Assoziation (Verbindung) von entzündlichen Knochenerkrankungen mit pustulösen Hauterkrankungen gekennzeichnet ist, wobei vor allem Psoriasis und Akne entsprechende Veränderungen bieten, die nicht immer auftreten.
Das SAPHO-Syndrom sollte nicht als endgültige Diagnose durch den Arzt gestellt oder vom Patienten akzeptiert werden; aber dieser „diagnostische Leitfaden“ erfordert eine weitere Differenzierung, d.h. die Suche nach der zugrunde liegenden Entität (Grunderkrankung). Die Namen und die Häufigkeit dieser einzelnen Erkrankungen, aus denen sich das SAPHO-Syndrom zusammensetzt, sind in der Tabelle dargestellt, die das Patientenmaterial der „Interdisziplinären Mainzer SAPHO-Studie“ aufschlüsselt und als Spalten dokumentiert. Die als „primär chronisch“ beschriebenen Patienten mit Osteomyelitis sind unter der Diagnose CRMO innerhalb des SAPHO-Syndroms aufgeführt.
Das SAPHO-Syndrom wird nur vorläufig als selten angesehen, da es noch kaum bekannt ist. Seine Prävalenz (Morbidität, Häufigkeit) ist wahrscheinlich ähnlich wie die der Kollagenose (entzündliche Bindegewebserkrankungen). Unter den Geschlechtern ist mehr als die Hälfte der Bevölkerung weiblich. Das Alter der Patienten liegt zwischen dem 3. und dem 60. Lebensjahr, mit einem flachen Höhepunkt zwischen dem 2. und 3.
Auf der Grundlage der „Mainzer SAPHO-Studie“ hat sich das Bild und das Verständnis dieser Krankheit deutlich verändert. Unsere Erfahrungen mit einem bisher größten Kollektiv haben es uns ermöglicht, das CRMO für alle Altersgruppen neu darzustellen und mit dem Namen „primäre chronische Polyosteomyelitis“ zu charakterisieren. Diese Nomenklatur besagt, dass das wesentliche Substrat dieser Krankheitseinheit die Osteomyelitis (Entzündung des Knochenmarks) ist, die – im Gegensatz zur bisherigen Definition der „akuten Osteomyelitis“ – nicht eitrig ist, so dass entsprechende Kulturen steril bleiben, d.h. keine eitrigen Erreger gefunden werden.
Diese Osteomyelitis verläuft in drei Stadien, von denen das mittlere, am häufigsten beobachtete und längste Stadium unter dem Mikroskop durch eine Infiltration mit Entzündungszellen gekennzeichnet ist, die als Lymphozyten und Plasmazellen erkannt werden (lympho-plasmazelluläre Osteomyelitis). Dieser Zustand ist zunächst szintigraphisch (Ganzkörperdarstellung der knöchernen Umbauprozesse), dann lokal am besten mit der Magnetresonanztomographie nachweisbar, wodurch das Knochenmarködem im Frühstadium erfasst werden kann, während das Röntgenbild erst etwas später die osteolytischen Läsionen (umschriebene Knochenauflösung) und dann die reaktive Knochenkompression zeigt.
Im Verlauf dieser ZRM-Osteomyelitis kommt es zu einer Kompression (Sklerose) und einem Wachstum (Hyperostose) des betroffenen Knochens und in den meisten Fällen zur Ausrottung des entzündlichen Knochenmarksprozesses (Selbstlimitierung): dies jedoch mit Ausnahmen, die einerseits den Prozess als Therapieerfolg verkürzen oder andererseits bei Therapieresistenz zu obstruktiven und schmerzhaft belastenden Spätfolgen führen können. Die dritte Stufe dieses Prozesses wird auch als „sklerosierende Osteomyelitis“ (nach Garrè) bezeichnet.
Dieser Krankheitszustand ist schmerzhaft, insbesondere aufgrund der mit der Osteomyelitis meist einhergehenden Periostitis (Knochenhautentzündung), die z.B. mit Schwellungen und/oder Rötungen an den Schienbeinen einhergehen kann.
Der Prozess kann als subakute CRMO nach einem Rezidiv beendet werden, z.B. bei der fieberhaften und „pseudoseptischen“ CRMO von Akne fulminans in der Pubertät. Meist verläuft die Erkrankung jedoch in Wellen oder Schüben, auch mit längeren Pausen zwischen zwei und spätestens 25 Jahren, wobei die Krankheitsfälle zu den komplizierten gehören, die, aus der Kindheit und Jugend kommend, die postpubertären Grenzen überschreiten und das Erwachsenenalter erreichen.
Am häufigsten betroffen sind – und dies in einer gewissen Abhängigkeit vom Manifestationsalter – Teile der Röhrenknochen, d.h. im Kindheits- und Jugendalter die gelenknahen Metaphysen und Epiphysen, im Erwachsenenalter mittlere Knochenteile (Diaphysen); ferner flache Knochen des Beckens (z.B. ilium), das Brustbein und/oder angrenzende Teile des Schlüsselbeins, die Wirbelsäule mit Befall von Wirbelkörpern (aseptische Spondylitis) meist der unteren Halswirbelsäule und der mittleren Brustwirbelsäule oder auch von Lendenwirbelkörpern, seltener Knochen der Arme, des Unterkiefers oder des Fußes.
Entsprechend dem häufigen Befall mehrerer Knochen sind sechs Befallsarten beschrieben worden, die jeweils mit einer bestimmten Ausprägung bereits durch die Lokalisationsdarstellung in der Szintigraphie das Erkennen der vorliegenden Diagnose erleichtern oder sogar auferlegen. In diesem Sinne kennen wir den „Beckentyp“, der oft einseitig (hemipelviner Typ) mit einem Befall der Hüftgelenkspfanne auftritt, der immer zu einer benachbarten Entzündung des Hüftgelenks führt („sympathische Coxitis“); ferner den „Wirbeltyp“ mit einer oder mehreren Entzündungen der Wirbelkörper (plasmazelluläre Spondylitis), die zu Einbrüchen und Zusammenbrüchen von Wirbelkörpern führen können, in seltenen Fällen mit der Gefahr des Rückenmarks. Das „ACW-Syndrom“ betrifft die Knochen der vorderen Brustwand, die – verbunden mit einer sternoklavikulären Arthritis – in der Hälfte aller Fälle auftreten, oft in Verbindung mit einer Wirbelkörperbeteiligung (sterno-vertebraler Typ) oder mit einer Beteiligung des Beckenknochens (sterno-pelviner Typ).
Die infantile CRMO ist durch eine multifokale (multiple) Entzündung der Epiphysen und Metaphysen des Femurs und des Schienbeins (metaphysärer Lokalisationstyp) gekennzeichnet, oft mit einer entzündlichen Nachbarschaftsreaktion im Gelenk, die als „sympathische (mitfühlende) Arthritis“ bezeichnet wird. Diese ist schmerzhaft und episodisch und wird durch die Knochenhaut (Periost) geleitet. Sie ist den meisten Ärzten noch unbekannt oder wird mit der chronischen Polyarthritis (rheumatoide Arthritis) verwechselt. Im Bereich des Beckens kann die „sympathische Coxitis“ zu quälenden Gehstörungen bis hin zur Gehbehinderung und damit zu einer Differentialdiagnose z.B. des „gehbehinderten Kindes“ führen. Ebenso schmerzhaft sind die Entzündungen an den Füßen und immer auch die Entzündung des ACW-Syndroms, die bis in die Schultern ausstrahlen und die Funktion der Arme beeinträchtigen, was sich der Therapie oft sehr widersetzt. Besonders unangenehm – auch kosmetisch – und hinderlich beim Sprechen und Essen ist der entzündliche Befall des Unterkiefers (Mandibula) mit schmerzhafter Beteiligung der Kiefergelenke, der glücklicherweise seltener auftritt und den Patienten zwingt, einen Kieferchirurgen aufzusuchen.
Der begleitende Hautbefall im Sinne der „Skibo-Krankheit“ ist altersabhängig und tritt bei Kindern in einem Viertel und bei Erwachsenen in drei Vierteln aller Fälle auf; und dies meist als Pustulosis palmo-plantaris (Ppp), d.h. eine pustulöse Psoriasis der Handflächen und Fusssohlen, die einer lokalen Therapie durch den Hautarzt zugänglich ist. Weniger häufig ist die Akne, besonders wichtig ist die Pubertätsakne von Jugendlichen, die fulminant (mit Fieber und schwerem Krankheitsgefühl „pseuoseptisch“) sein kann und dann mit einer subakuten CRMO als schweres Krankheitsbild beeindruckt. Ppp ist eine Form der Psoriasis, daher ist es verständlich, dass in Familien mit CRMO die Psoriasis vulgaris (die gewöhnliche Psoriasis) nicht so selten ist.
Autor: Prof. F. Schilling
Der Artikel ist heute leider nicht mehr unter der einstigen Webseite von Prof. Schilling verfügbar, da es diese Seite nicht mehr gibt.
Weitere Artikel über das SAPHO Syndrom und über Immundefekte kann man auf folgender Seite finden: Eine Übersicht —

Antworten